
75岁王益群老人手术后第一时间转院至湘雅博爱康复医院进行后续的康复治疗。 尹暑梅 摄
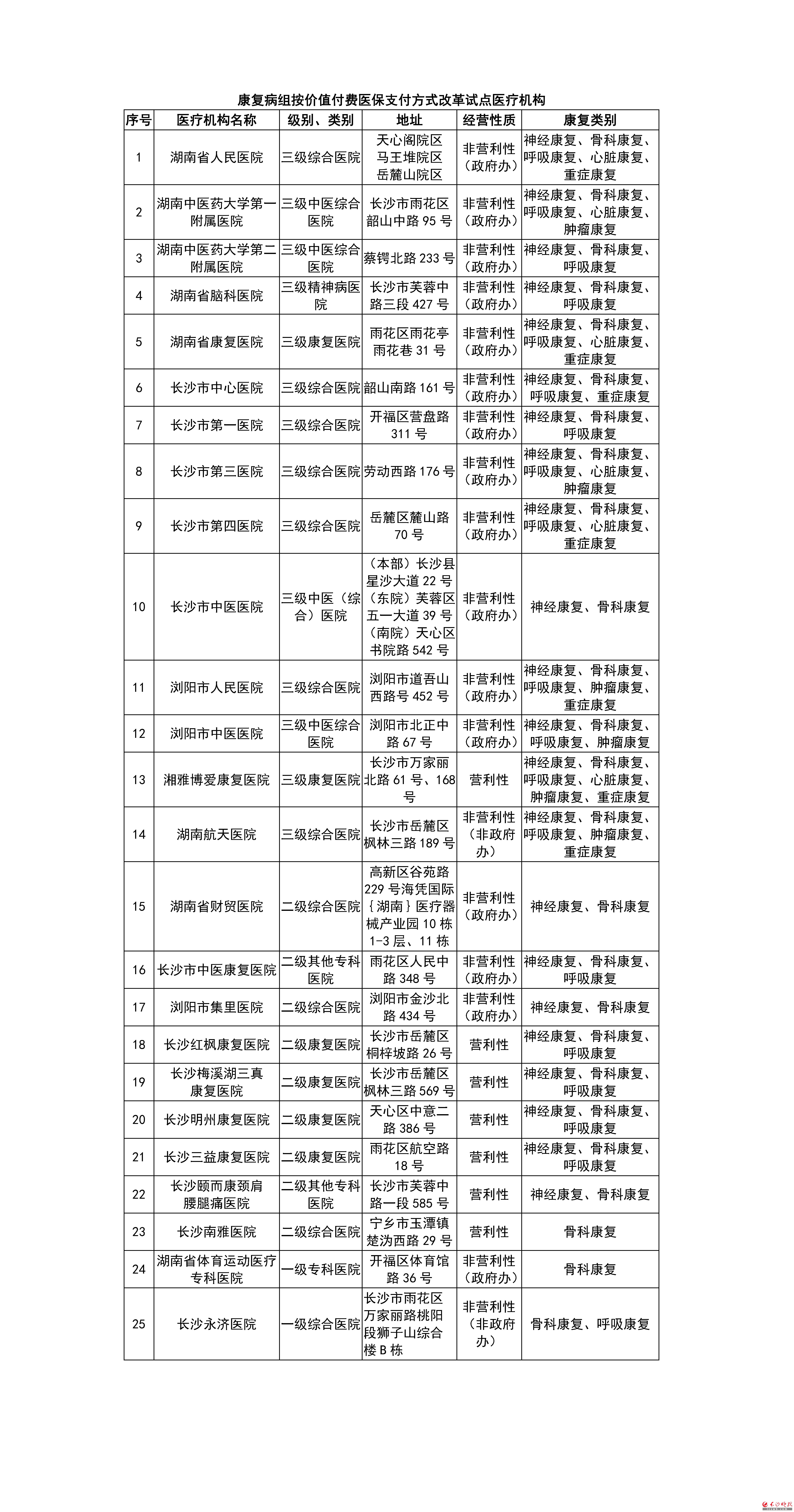
康复病组按价值付费医保支付方式改革试点医疗机构

制图/王斌
“手术后住院5天就出院了,后续的康复怎么办?”这是长沙75岁王益群老人的发问,也是众多康复病人的纠结与困惑。4年前,长沙年过七旬的王益群老人做过一次左膝关节置换的手术,出院后一连串的康复治疗难题接踵而来,家人搀扶着她来来回回跑医院耗费了3个多月才基本康复。
近日,王奶奶在中南大学湘雅二医院又进行了右膝关节置换手术。出院后,按“小病在社区,大病进医院”“治疗在医院,康复回社区”的医改政策,王奶奶第一时间转院至湘雅博爱康复医院进行后续的康复治疗,直至完全康复。王奶奶的康复治疗无需再反反复复进出医院,得益于长沙市医疗保障局2022年6月1日起在全国率先开启的“康复病组按价值付费”医保支付试点改革。
据悉,长沙医保局已确定湖南省人民医院、长沙市中心医院、湘雅博爱康复医院等25家定点医疗机构(见表格)为此次改革试点医疗机构。即从6月1日起,长沙参保人员需要康复治疗的,在手术完成后,可以选择这25家医疗机构进行康复治疗。此次试点在职工医保和居民医保两个险种中全面推开。目前,康复病组按价值付费医保支付方式试点改革相关团队正在有序开展模拟运行,预计在今年9月实现实际结算。
业内人士表示,自此,医疗服务提供方可以不需再研究具体繁琐的报销项目和自付比例,而是把更多的精力用在疾病的治疗与患者的功能恢复上,大大提升患者就医体验感和舒适感。
困惑 “身体还没康复,为啥不能继续住院了?”
以往,住院时间较长的患者会遇到这样的“烦心事”:刚做完手术没几天,人还没好全就被劝出院,或者先办出院手续,隔天再重新办理入院。
这种在患者尚未痊愈的情况下,医院反复为患者办理出、入院手续,甚至患者不得不转院继续接受未完成治疗的现象,被称为“分解住院”。这种现象全国各地都存在,有人甚至形象地比喻为“驿站式住院”。
许多病人和家属对此十分纳闷,深究也不得其解。据了解,“分解住院”背后的原因很多,其中最关键的便是对医院平均住院日的考核,以及医保费用控制。
国务院医改领导小组秘书处发布的《关于抓好推动公立医院高质量发展意见》落实的通知里指出,将平均住院日降低到合理水平,每年对各省(区、市)推进公立医院高质量发展情况开展评价。引导医院缩短平均住院日的初衷是充分利用医疗资源,提高医院整体运行效率,降低患者就医费用,缓解“看病难、看病贵”的现状。
以病种分值为核心的医保支付模式,实行的是总额控制、病种赋值、年终决算,能有效遏制医疗机构轻症入院、小病大治、过度医疗等不合理医疗行为,有利于医保基金安全、平稳、可持续。
可事情往往有两面性,在现有医保支付模式下,受优质医疗资源紧缺和康复治疗医保支付空白影响,患者在急性期治疗后,急性后期乃至康复期治疗存在很大空白。一边是患者着急入院等不到床位,一边是病还未痊愈遭遇“被出院”,患者后续康复悬而不定,反复奔波,导致身心俱疲。
数据是冰冷的,医疗却应该有温度。尤其是针对病情比较复杂、康复治疗十分重要的病人,破解“康复治疗”难题尤为关键。
感慨 相同的手术,截然不同的康复经历
“康复医保改革真是及时雨,安心治疗一个星期,我就能扶着助力器下床走路了。”在湘雅博爱康复医院,王奶奶由衷地感慨。
每天上午,王奶奶会扶着助力器来到二楼的康复室,躺在治疗床上凭借器械带动肢体运动。从针灸、按摩到运动,几种康复训练项目,在康复治疗师的耐心指导下不断重复,这是她在康复科每天的日常。王奶奶没想到,自己经历过两次相同的手术,术后康复的经历竟然完全不同。
回想起4年前做完左膝关节置换手术的经历,王奶奶打开了话匣子。“当时非常焦虑,医生嘱咐我手术后可能出现血栓,如果深静脉血栓破裂感染了肺部,会导致肺栓塞,严重的话危及生命。”王奶奶说,“如果不在医院定期检查,即便是产生了血栓,自己也全然不知。”手术几天后,医院就开具了出院通知单,王奶奶只好定期去医院复查和康复治疗。“因为行动不便,每次儿子都要提前请假,背上背下跑来跑去,来来回回折腾了3个多月。”
“这次出院后第一时间就转到了专业的康复医院,不仅有医生定期地做检查,一旦发现血栓等就可以尽快治疗,每天还会进行电针、艾灸以及中药调理,康复效果与4年前相比好了很多。”王奶奶欣喜地说。
探索 康复医学薄弱,医保成为空白
“胳膊就像两根直木棍接在一起。”这是康复患者黄建明(化名)给康复理疗师的第一印象。因肘关节意外受伤,术后没有进行康复治疗,已经两个月了,他的胳膊还是不能自由弯曲。
湘雅博爱康复医院党委副书记、骨康中心主任任朝晖介绍,从解剖学和影像学来看,病人的上肢手术是成功的,但因为延误了术后康复,导致机体功能没有恢复。
“手术成功不等于康复,黄建明的情况在康复科并不少见。”任朝晖介绍,临床医学的重点是疾病本身,而康复的重点是功能恢复,在具体疾病的治疗上,需要两者的密切配合。一些病人术后回家静养,耽误了康复治疗时机,导致后续的康复之路艰难而漫长。
湖南省人民医院马王堆院区康复科主任蔡华安表示,现代医学由预防医学、保健医学、治疗医学、康复医学“四位一体”组成。这个概念扭转了过去医学就是单纯治病的陈旧观点,扩大了健康的内涵。但在我国康复医学一直是一块短板。“如果说临床医学是救命学科,那么康复医学的目标就是提升人的生命质量,不仅要活下来,还要具有生命的幸福感。”
近年来,我国居民慢性病发病率持续上升,老年人群体中发病率较高的高血压、糖尿病、关节炎、心脑血管病和呼吸系统疾病是需要进行康复治疗的主要病种。以脑卒中为例,我国2017年脑卒中发病达到363万人次,80岁以上群体整体发病率达到2095.8/10万人年,据《国家康复医学专业医疗服务与质量安全报告》,目前我国脑卒中患者康复介入率水平为33.41%。
“由于我国的康复医学比较薄弱,导致了医保支付在康复治疗方面的空白。”长沙市医疗保障局党组书记、局长谭果介绍,为切实保障人民群众的健康需求,长沙以问题为导向,开启了走在全国前列的康复医保支付方式改革的探索。
“医改的初心是解决‘看病难、看病贵’,长沙市康复支付改革探索是解决‘看好病、好看病’。”谭果说。
破冰 以患者需求为根本打造“长沙模式”
2021年6月,长沙市医保局与北京协和医学院、湖南省康复医学会、泰康养老保险股份有限公司等学术、专业和技术单位合作,通过借鉴国际国内经验、咨询临床专家意见、开展数据分析测算等方法,进行了康复医保支付方式改革的研究和设计。课题组调研了长沙市康复医疗服务体系和医保付费的现状,经专家论证后,将15个康复病组纳入此次医保付费改革范围,并确定了将整个急性后期康复分为“恢复期”和“慢性期”的分期方法。在病例分组思路方面,主要借鉴了国外针对住院康复机构的“功能相关分组”和针对专业护理机构的“患者导向支付模型”,分别对“恢复期”和“慢性期”进行分组体系构建。
据了解,长沙以前纳入康复住院的单病种仅有5个,远远不能满足居民的康复需求。哪些康复病组急需纳入此次医保付费范围?长沙市医保局牵头召开康复病组调研会,经各医疗机构填报,将37个病组纳入考量,经长沙市康复医学会专家多轮论证后,最终确定了颅内出血性疾患、脑缺血性疾患-梗死型、颅脑损伤等15个病组疾病负担较重、诊断明确、治疗效果比较明显的常见和多发性康复病组。
“这15种康复病组的选取,涵盖了神经系统、心血管系统、骨骼运动系统以及肿瘤等常见病和多发病,也是长沙地区康复当中功能障碍比较突出、病程比较长、并发症较多、具有代表性的15个病组。”湖南省人民医院马王堆院区康复科主任蔡华安表示。
由于功能评估在康复治疗和医保支付方面都发挥着必不可少的基础性作用,课题组对功能评估量表进行了开发,以中国康复医学会发布的《国际功能、残疾和健康分类康复组合(ICF-RS)评定标准(试行)》量表为基础,根据15个康复病组病例分组的需求补充相应条目,形成了适合各个病种的ICF综合评估量表。
“我们在2017—2019年长沙市各医院的康复病例历史结算数据上进行分组测算,初步形成了长沙市康复病组分组方案和支付标准。”长沙市医疗保障局党组成员、副局长魏敏介绍,此次康复医保支付方式改革吸收借鉴了国外模式和国内经验,最终以长沙本地化康复医疗机构特点和患者需求为根本,进行方案设计。
互补 打造急慢分治的转诊体系
在长沙市康复医保支付方式改革的探索中,根据患者医疗、康复、护理需求的不同,将急性后期康复治疗主要划分为“恢复期”和“慢性期”两个阶段。“恢复期”是指经过疾病急性治疗期,患者生命体征处于相对稳定状态,但仍需进行积极康复治疗的阶段。该阶段主要以恢复、改善患者自理能力为目的,以积极康复治疗为主。对于不同病种,在咨询临床专家的基础上设定恢复期住院天数,一般为30天左右,并规定原则上一次急性住院后只能进行一个周期的恢复期治疗。慢性期是指患者经过一定时期的治疗后仍存在较严重的影响日常生活的功能障碍,需要中长期住院康复治疗以改善功能状态,并经医学评估具有医疗康复价值的情形。不同病种的慢性期住院天数在30至60天之间,医保连续性支付1.5倍平均住院天数的正常费用。此外,部分患者在恢复期内可能会出现较严重生命体征异常,因此,在部分康复病组的恢复期内设置了“亚急性状态”,处于亚急性状态的患者可以同时接受临床诊疗和康复治疗服务,医保支付标准也与普通恢复期患者有所不同。
“以往患者做完急性手术后,康复期间的治疗属于单病种付费,单病种住院实施按次打包支付,适用于短期住院模式,对于需长期康复患者,按次打包支付方式不太适宜医疗机构的诊疗方案,从而可能出现隐形分解、多次住院的现象。”长沙市医疗保障局医药服务处处长龙飞介绍,此次改革通过确定相关疾病诊断,康复分期、入组出组等标准,发挥医保支付指挥棒作用,打造急慢分治、功能互补的转诊体系,促进区域内不同层级、不同功能定位的医疗机构之间的服务协同,扩大试点区域内康复、护理、安宁疗护等接续性服务的供给。
对于大型综合性医院来说,临床治疗是第一位的,除危重病人,患者手术后不可能长期留在综合医院。据了解,欧美一些国家在患者手术后,恢复期会转到康复中心,只有手术治疗期住在医院。康复机构与上游综合医院协同,不仅保证患者接受专业的康复治疗,还可为急重症患者腾出更多的救治空间和资源。
此次,医保支付改革不同于传统的按项目付费,改革后将会根据疾病的相关临床指标,进行分期处理(恢复期和慢性期),对处于同期的病例,不管在哪个医院,只能合并计算一次起付线进行支付,避免了以往“分解住院”或被要求转院的情况。
首创 以“按价值付费”为导向,提高康复诊疗水平
长沙市是目前国内首个提出以“按价值付费”为导向的康复医保支付改革的城市。此次改革试点以支付端为杠杆,建立了“四个一”的工作目标:即建立一套技术规范与管理规范,建立完善一系列康复医疗支付结算体系、开发建设一套适配于康复病组结算管理的医保支付信息系统、打造一个急慢分治及功能互补的转诊体系,增加接续性医疗服务供给。以实现医保基金支付效能、医疗机构康复诊疗规范水平两个提升、患者负担明显下降的“两升一降”的目标。
长沙市中心医院医保科科长谢文忠介绍,在此次“按价值付费”的模式里,医疗机构的收入不再由服务数量决定,而是取决于患者诊疗后的效果,医保方会根据数据统计分析出某一种疾病治疗费用的平均费用,将这个费用提前预付给医疗机构,如果医院能把诊疗成本控制在这个费用之下,就能将患者治愈,那么结余费用就归属于医院。“通俗点说,就是让患者看病更容易,以更低的费用获得更好的服务,达到更好的效果。”谢文忠表示。
患者的功能状态是此次康复病分组的主要依据,也是康复医疗价值的主要衡量标准,采用合适的评估量表评估,并采集患者功能数据是康复医保的核心技术环节。长沙市中心医院康复医学科副主任王井泉坦言:“在这次医保改革之前,对于康复治疗效果的评估没有统一的标准,每家医院的评分各不相同,行业欠缺规范化。”
此次,课题组以中国康复医学会发布的《国际功能、残疾和健康分类康复组合(ICF-RS)评定标准(试行)》为基础,根据影响不同病种康复费用的患者功能要素,设计了针对15个康复病组的ICF综合康复量表。为了规范评估过程,使评估结果真实可靠,要求评估人员应为该医疗机构具有中级及以上专业技术职称的卫生技术人员。此外,评估人员还需接受湖南省康复医学会培训,合格后由市医保经办机构备案。患者入院后由评估人员在3日内对其进行入院评估,按照患者疾病临床特征,入院后每月至少完成一次量表评估;患者提出分期申请后,在申请当日由评估人员对其进行分期评估;当患者病情或功能障碍发生严重变化、出院或转院时,也需要评估人员及时对其进行量表评估。为了保障评估质量,医疗机构对患者进行评估时,应有两名评估人员参与,同时对评估过程进行音视频录制,评估结果需由两名评估人员共同签字确认。
在对医疗机构进行年终清算拨付时,市医保局设立了一项“康复疗效价值评估激励金额”,依据各医疗机构年度康复疗效价值评估结果,对康复价值评估较好的医疗机构予以奖励,以此调动医疗机构主动控制成本的积极性,鼓励康复医疗机构和医务人员提高诊疗水平。
龙飞表示:“康复病治疗价值的评估标准就是患者功能恢复的程度,患者的功能改善,功能障碍的分值就降低,治疗与恢复的价值就提高,同时也能够鼓励医疗系统改变‘重治疗、轻康复’的意识误区。”
据介绍,按价值付费改革后,不再进行总费用的控制,而是基于大数据对过去实际发生的疾病,按康复分期的病例数量、住院天数、医保支付标准进行统计测算得出的各项额度。对医生而言,成本控制越低,结余越多,这种激励机制能够调动医疗机构主动控制成本的积极性,鼓励康复医疗机构和医务人员提高诊疗水平,更专注于患者的需求和疗效。
“改革试点将引导医疗机构提供高质量的康复医疗服务,并进一步降低患者个人负担水平,并与DRG(按疾病诊断相关分组)等其他支付方式形成有效衔接,最终形成全病程多元复合式支付体系。”长沙市医疗保障局党组成员、副局长魏敏介绍。





